- HOME
- インプラント
インプラント治療とは
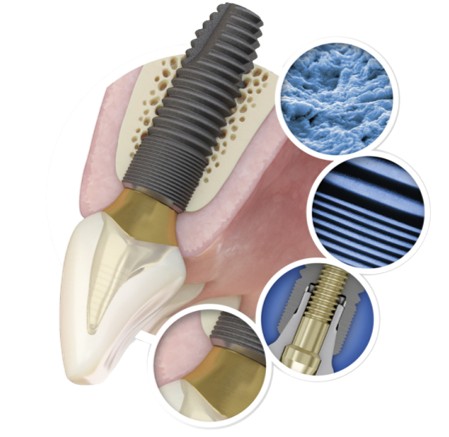
歯がない部位にインプラント(チタン製の人工歯根)を顎の骨に埋め込み、その上に人工的な歯を作製し、機能的・審美的改善を行う治療です。
当院では、開業以来アストラテックインプラントシステムを導入しています。アストラテック社は科学とイノベーションを駆使し、個性的で美しさを追求したインプラント製品を生み出しています。
材料には歯科インプラントでよく用いられているチタンを採用しています。
アストラテック社のインプラントシステムは、臨床研究に基づく膨大な科学文献から短期的にも長期的にも非常に良い結果が得られると考えられます。
40年の歴史を誇るその製品は、多くの患者様に笑顔を提供しています。
歯科用CTとは
歯科用CT(0.074mSv)は、医科用CT(0.9mSv)の1/10の放射線量で口腔内全体を把握できる検査機器です。
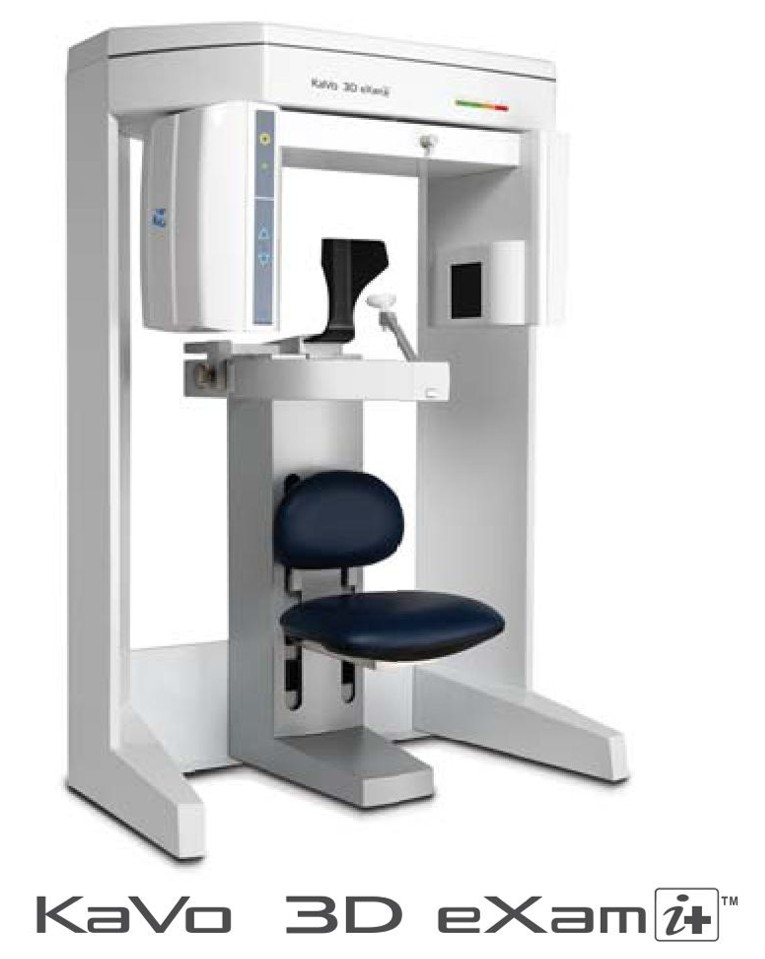
当院の歯科用CTは、初期はヨシダ社製(トロフィーパンプラス)を使用し、部分的(4~5歯分)評価を行っておりましたが、現在はKavo社製(Kavo3DeXami+)を導入し、一度の撮影で口腔内全体を評価できるシステムにアップデートしています。
立体的な画像で写し出されるため、インプラントのための診査の他、根尖病巣(根っ子の先の炎症)の状態、親知らずの状態、歯周病の歯槽骨の状態の把握を詳細に行うことができます。
当院では、現在までに、多くの患者様にご利用していただきたいておりますので、お気軽にお問い合わせください。
歯科用CTでわかること
歯科用CTスキャンは、以下にあげるように歯科治療において大きな役割をはたしています。
インプラント治療
インプラントを埋める部位の骨の質や厚み・形態、神経・血管の位置が詳細にわかり、緻密な診断が可能となります。
それにより、インプラント治療のリスクを削減することができます。
術中にも歯科用CT撮影ができることで、インプラントの位置や方向などの確認ができ、よりリスクを抑えつつ計画通りにインプラント手術をすることができます。
歯周病治療
歯の周囲の骨の破壊の程度が、立体的に把握でき、歯周病の進行度を詳細に診断できます。
それにより、望ましい治療計画をたてることができ、治療の予知性が高くなります。
根管治療
歯の根の先の病巣の状態など、X線写真に比べてとても詳細な診断ができます。
外科的診断
深く埋まっている親知らずの抜歯の際に、神経や血管との位置関係把握の他、唾石症や骨髄炎などの外科的診断に活用します。
歯科用CTのインプラント治療における活用
インプラントを埋入する部位の位置や骨量(高さ・幅・硬さ)を把握し、骨造成(骨を作る処置)の必要性の有無や、埋入するインプラントの長さ、幅を計画し、シュミレーションを行います。
- 下顎臼歯部にインプラントを埋入する際、下顎管(下顎の内部に走行している神経の管)を把握することで、処置中の神経損傷のリスクを回避し、埋入するインプラントのサイズやGBRなどの骨造成の有無(追加の費用がかかるかどうか)などを把握できる。
- 上顎臼歯部にインプラントを埋入する際、上顎洞(鼻腔)までの距離を把握し、ソケットリフトやGBRなどの手技や骨造成の必要性の有無(追加の費用がかかるかどうか)などを把握できる。
- 咬み合わせを考慮したインプラント埋入時の傾斜を把握できる。
インプラントとブリッジの違い
咀嚼能力に関しては、大きな違いはないかもしれませんが、他に残っている歯への負担は違います。ブリッジは歯がない部位の隣接の歯を削り、ブリッジの支えとして機能させなければならない事と、歯がない部位の咬み合わせの負担がその支えの歯にかかり、長期的に脱離や歯根破折などのリスクが上がります。
その反面、インプラントは、隣接する歯は削ることなく、また、他部位への過重負担は生じる事はなく、むしろブリッジと比較し、隣接の歯を守ると考えています。
インプラントと義歯の違い
インプラントは義歯と比較し、咀嚼能力が優れています。
義歯にすると天然歯より咀嚼能力がかなり落ち、おおよそ20%の能力しかないと考えられており、おのずと柔らかい物を中心とした食生活になってしまいます。
インプラントでは、天然歯と同様の咀嚼能力の為、食生活が向上し、義歯(部分義歯)のような異物感もなく、部分義歯には必要な金属ワイヤーもなく、乳歯・永久歯に次ぐ「第3の歯」として審美的に満足していただけ、気持ちも表情も良くなると思います。
インプラントの場合
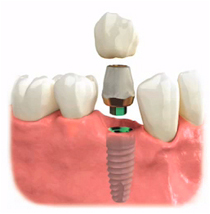
- 歯を削る必要がない
- ブリッジと比べ隣接する歯の負担は生じない
- 骨の減少を防止する
ブリッジの場合
- 歯を削る必要がある
- 支えの歯に負担がかかる
- 骨の減少が進行する
インプラント治療の流れ
STEP 1 診査・診断・治療計画
インプラント治療に必要な診査を行い、治療が可能かどうかの診断を行います。
治療可能な場合は患者様と相談しながら治療計画をたてます。
STEP 2 1次オペ(インプラント埋入手術)
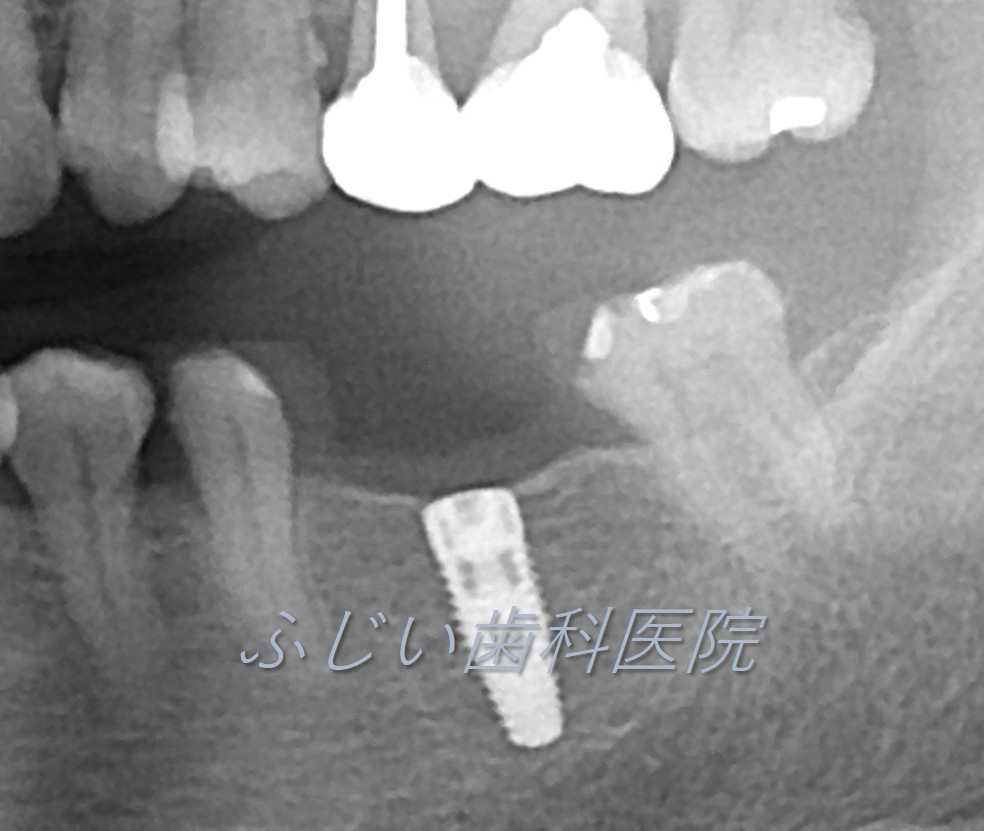
インプラントを埋入する部位の歯肉を開き、顎の骨にインプラントを埋入します。
インプラントが骨にしっかり結合するまで約2~6ヶ月待ちます。
STEP 3 2次オペ(ヒーリングアバットメント装着)
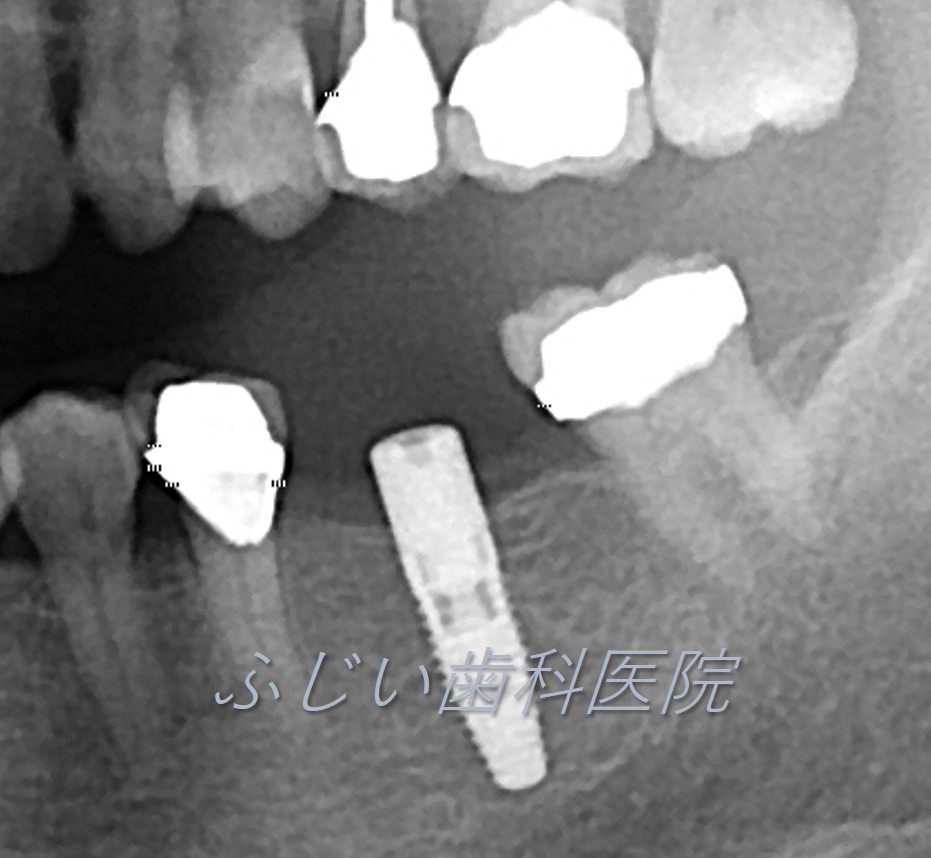
歯肉を開き、人工歯(被せ物)を支えるためのヒーリングアバットメント(仮の土台)をインプラントに装着します。(歯肉の傷が治癒するまで約3週間待ちます。)
STEP 4 アバットメント(土台)・仮歯装着
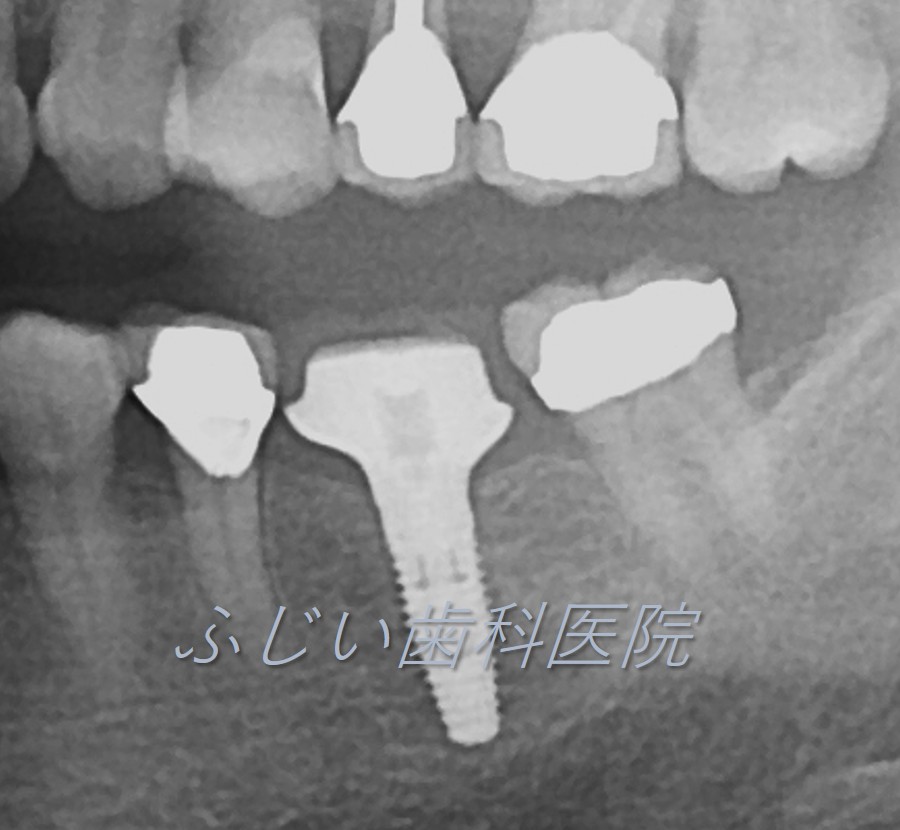
アバットメント・仮歯を作製する為に、1~2回歯型を取り、装着します。
STEP 5 人工歯の完成
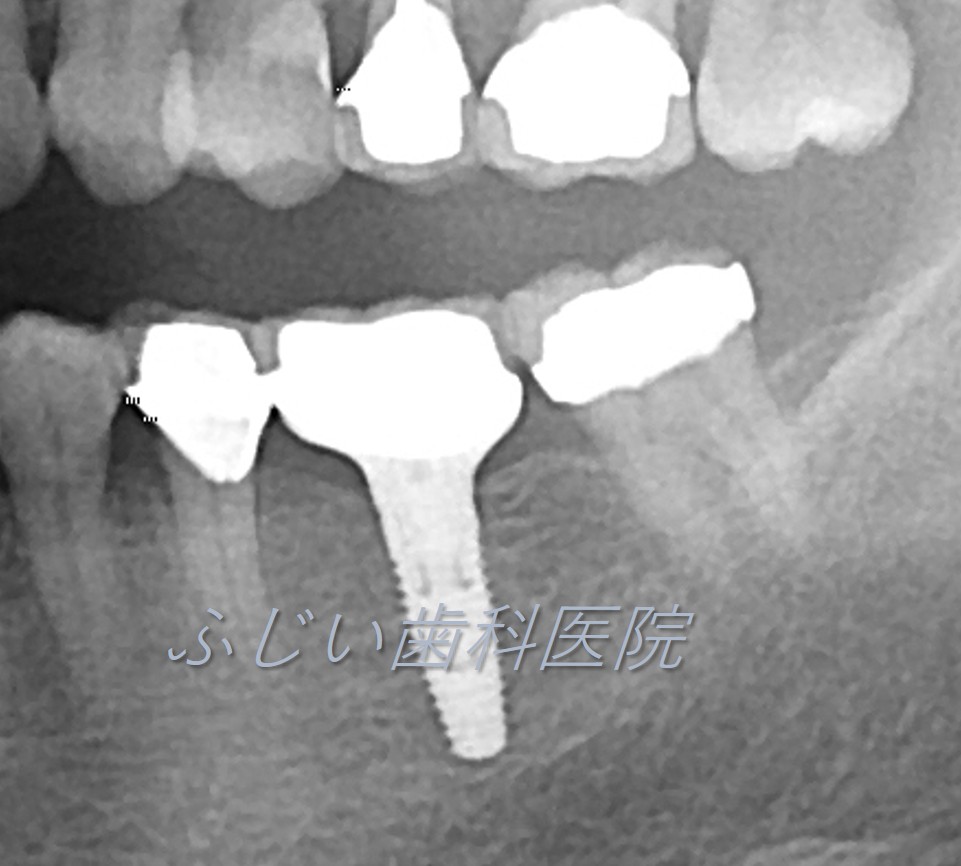
仮歯で問題がなければ、再度歯型を取り、最終的な人工歯を作製し、アバットメントに装着して完成です。
(インプラント埋入~完成まで、早くて3カ月ほどの期間がかかります。)
STEP 6 メンテナンス
歯を長持ちさせるために、定期的に担当医の健診を受けることをご提案します。
インプラント治療の注意点
- 歯周病
インプラントは虫歯にはなりませんが、歯周病には罹患します。天然歯においては、歯根周囲には免疫による防御機構は働きますが、インプラント周囲には天然歯ほどの防御機構が存在しない為、歯周病原性細菌に対する免疫応答は低いです。また、一度歯周病になると(インプラント歯周炎)、インプラントの構造上、歯周病の進行が早期に進む可能性が高いため、特に注意が必要です。
⇒今まで以上にご自身でのセルフケアの徹底や、定期的に歯科院でメンテナンスを行いましょう。 - 喫煙
インプラント周囲においては、免疫による防御機構の働きが弱いため、喫煙により慢性的な血流障害が生じ、インプラントを失うリスクが非喫煙者よりかなり高まります。
⇒禁煙をしましょう。 - 被せ物の破損リスク
インプラント自体が破折するリスクは低いですが、被せ物自体は、常に咬み合わせによる力を受けている状態で、長期的に咬み合わせが変化し、負担過重が生じた場合や、歯ぎしり・食いしばりによる破折のリスクがあります。(インプラント部以外の詰め物、被せ物の人工物も同様のリスクがあります。)
⇒定期的に歯科医院でメンテナンスを行い、必要により咬み合わせの調整や歯ぎしり・食いしばりから歯を守るナイトガード(マウスピース)を作製しましょう。 - 超高齢化社会の現代におけるインプラント管理の問題
将来、寝たきりや、歩行困難などによりご自身で通院が困難になった場合、十分なセルフケアや歯科医院でのケアを受けることが出来なくなる可能性がある。
⇒当院では訪問診療も行っていますので、もし、そのような状態になってしまった場合は、ご相談下さい。 - チタンアレルギー
医科の領域でも用いられているチタンは、生体親和性が高い金属ですが、発生頻度は極めて低いですが、ごくまれにチタンアレルギーによりインプラント治療が上手く行かないケースもあります。
⇒ご心配な方は、事前にアレルギー検査をおすすめします。 - 年齢
顎の骨が完成する20歳前後まではインプラント治療は基本的に行いません。また、妊娠中や全身疾患の状態によっては、制限される場合があります。
⇒顎の骨が完成する20歳前後まで待ち、それまでの間は個別で対応しますのでご相談下さい。全身疾患などについては主治医と相談し、インプラント治療が可能かどうかを判断します。
